Riprendiamo le nostre interviste agli esperti in materia di osteoporosi gravidica con il Dr. Gianfranco Pisano, medico chirurgo, specializzato in Medicina dello Sport, che ha dedicato gran parte della sua carriera professionale allo studio e alla cura delle malattie metaboliche dell’osso.
Il Dr. Pisano, che unisce all’approccio clinico classico gli studi approfonditi in ambito fitoterapico, ha trattato numerosi casi di osteoporosi gravidica e in quest’intervista condivide con noi la sua esperienza professionale relativa a questa patologia ancora poco conosciuta.
Dr. Pisano, che cos’è l’osteoporosi gravidica e quali elementi sono necessari per diagnosticarla?
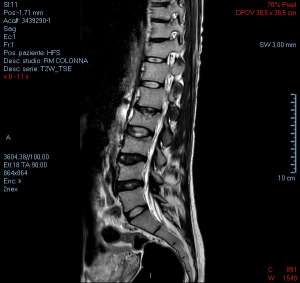
L’osteoporosi gravidica è un deficit di massa ossea accompagnato da uno o più cedimenti ossei a livello vertebrale, situazione di gran lunga più frequente, oppure femorale, condizione più rara. I cedimenti sono di tipo patologico, ossia non associati a traumi particolari.
Si presenta con forti dolori negli ultimi mesi di gravidanza o nei primi mesi dopo il parto.
Per la diagnosi seve una densitometria e un esame radiologico o una risonanza magnetica, ovviamente a parto concluso. E’ importante anche l’esame del telopeptide C-terminale su campione di sangue (CTX).
Quando si parla di osteoporosi gravidica si deve fare riferimento ad una sindrome, in quanto non ha un’unica causa ma può averne svariate.
Quanto è diffusa?
In articoli pubblicati fino a poco tempo fa veniva individuata una frequenza estremamente rara: dai 200 agli 800 casi in tutto il mondo.
E’ chiaramente evidente che si tratta di dati assolutamente sotto stimati, basti pensare che solo nella mia esperienza professionale ho avuto in cura 40 mamme con questa patologia.
Credo che una stima così lontana dalla reale incidenza derivi dal fatto che la medicina attuale si basi sui protocolli più che sull’esperienza clinica, dunque quello che non viene pubblicato non esiste.
Come si innesca la patologia, quali sono le cause?
Come dicevamo, l’osteoporosi gravidica è una sindrome che può avere alla base cause diverse. Le cause più frequenti sono:
- Genetiche. Si tratta di alterazioni a carico, per esempio, di due geni importanti per la formazione del collagene: il gene LRP5 o il gene COL1A1.
- Farmacologiche. Vale a dire la somministrazione di terapie per indurre la gravidanza spesso a base di corticosteroidei o, durante la gravidanza, di terapie antiabortive a base di antocoagulanti, quali le eparine le a basso peso molecolare.
- Alimentari. Il rischio di osteoporosi gravidica aumenta in pazienti con diete con un apporto non adeguato non solo di calcio, quanto di proteine.
In termini generali l’osteoporosi gravidica viene innescata da meccanismi che, anche al di là di questi casi specifici, vanno ad influire sull’innalzamento dell’erosione ossea. Può trattarsi di meccanismi anche occasionali e legati alla singola gravidanza, che inducono un livello eccessivo di stress ossidativo – che va a sua volta ad influire sul riassorbimento osseo – o un’eccessiva produzione di una proteina relativa al paratormone (Parathyroid hormone-related protein o PTHrP) che viene secreta dalla placenta e che serve, soprattutto dal terzo mese di gravidanza, per fornire al nascituro quelle che sono le sue necessità di calcio.

L’allattamento influisce?
Da un punto di vista protocollare l’allattamento viene fatto sospendere. Io però sono meno drastico su questo punto.
L’allattamento ha tre fattori negativi che sono:
- Eccessivo assorbimento del calcio dalla mamma a favore del feto
- Eccessivo assorbimento di proteine dalla mamma a favore del feto
- Iperprolattinemia. La prolattina è fondamentale per allattare ma ha un effetto negativo, anche se indiretto, sul riassorbimento osseo.
I primi due fattori si possono correggere supplementando il calcio e dando, ad esempio, del collagene per aumentare l’apporto di proteine.
Sul terzo fattore non si può intervenire ma correggere gli altri due può essere sufficiente per impedire che la prolattina causi danni alle ossa, valutando tuttavia caso per caso.
La prevenzione è possibile?
L’unica prevenzione possibile è conoscere il problema e intercettarlo ai primi sintomi.
La maggioranza delle donne che ho avuto in cura ha manifestato i sintomi delle fratture da fragilità dopo il parto, in quel caso è, dunque, facile fare accertamenti, sempre a patto che si conosca la patologia.
E’, tuttavia, possibile che vi sia l’insorgenza di fratture anche negli ultimi mesi di gravidanza. Qualora una donna in gravidanza lamenti un mal di schiena importante, bisogna sapere che può esserci anche questo tipo di problema e quindi procedere ai controlli compatibili con lo stato di gravidanza, che possono essere:
- La misurazione del CTX
- La misurazione del PTHrP
- Eventualmente fare una Moc ad ultrasuoni al femore e al polso.
Conoscere l’esistenza del problema e procedere agli accertamenti in modo tempestivo garantisce di intervenire in tempo per bloccare il collasso vertebrale.
Sulla base della mia esperienza, infatti, nell’osteoporosi gravidica c’è un effetto domino molto molto superiore rispetto ad altri casi, il che significa che ci può essere un crollo continuativo delle vertebre fino ad arrivare nel giro di pochi mesi ad 8, 9 o anche 10 vertebre fratturate, cosa che purtroppo mi è capitato di vedere.
Quali sono le opzioni terapeutiche?
Le opzioni terapeutiche sono varie e la scelta per l’una o per l’altra dipende dalle specificità del caso.
Occorre premettere che la principale utilità di un intervento farmacologico è quella di fermare nell’immediato l’effetto domino, vale a dire il crollo di una vertebra dopo l’altra, che, come ho già detto, nell’osteoporosi gravidica è spesso molto rapido. La cura farmacologica è, dunque, importante nei primi 6/8 mesi proprio per bloccare questo effetto. Una volta arginato il problema immediato, il recupero della massa ossea avviene spesso in modo spontaneo, data anche la giovane età delle donne colpite dalla patologia.
Entrando nel merito delle terapie farmacologiche che si possono adottare, si può dire che, tendenzialmente, nei casi di osteoporosi gravidiche che presentano un elevato riassorbimento osseo, l’opzione terapeutica per me preferibile è quella antiriassorbitiva con il Denosumad. Per i casi che, invece, presentano un basso riassorbimento, l’opzione d’elezione è rappresentata dal Teriparatide.
Per una scelta ottimale è molto importante che la densitometria sia accompagnata dal TBS (Trabecular Bone Score), che rappresenta un indice qualitativo dell’osso.
In alcuni casi particolari, ove la microarchitettura dell’osso sia particolarmente compromessa e il riassorbimento osseo elevato, può, infatti, essere opportuno associare le due terapie farmacologiche (Denosumab e Teraparatide), in particolare se non si è fermato l’effetto domino dei crolli vertebrali.
A queste cure è sempre opportuno associare terapie di supporto con nutraceutici per coprire quello che le cure farmacologiche in senso stretto non riescono a fare.
La cura, in ogni caso, deve essere individualizzata e tarata sulla specifica situazione.
E’ possibile anche un approccio non farmacologico?
Si può valutare anche quello, molto dipende dalla fase in cui si trova la paziente. Ad esempio mi capita spesso di vedere pazienti, alle quali era stata fatta inizialmente una diagnosi di depressione post parto, dopo 5 o 6 mesi dall’inizio delle fratture. Questo ritardo implica un diverso approccio terapeutico.
La possibilità di adottare un approccio non farmacologico va valutato caso per caso. In alcune situazioni si potrebbe persino valutare una semplice supplementazione con nutraceutici.
Ci sono alcune sostanze naturali come, ad esempio, un particolare tipo di salvia che sto studiando in questo periodo, la salvia miltiorrhizia, che contengono sostanze, i tanscinoidi, che hanno un’azione importante sul riassorbimento osseo e sulla ricreazione dell’osso.
La terapia ottimale dipende dal medico, dalla situazione e dal paziente, sono tre elementi che devono confluire nella cura migliore.
In ambito nutraceutico, quali sono le sostanze fondamentali per la salute delle ossa?
Sono molto importanti sostanze come il collagene e il metilsulfonilmetano, che è zolfo organico.
E’ naturalmente importante il giusto apporto di calcio e, sulla base delle indicazioni che emergono da diversi studi, si deve portare la vitamina D a valori di 40/50 nanogrammi per milligrammo .
Come si può curare l’alimentazione?
L’alimentazione deve essere fondamentalmente varia.
Deve essere ricca di:
- verdure in quanto hanno funzione alcalinizzante
- proteine, non obbligatoriamente di origine animale
- crucifere (cavolo, cavolfiore, cavolo cappuccio etc.), che danno un buon apporto di calcio, seppure devono essere consumate esclusivamente cotte da chi ha problemi di tiroide
- legumi
- frutta, sopratutto quella di colore rosso
- olio extravergine di oliva

Tutti questi alimenti contengono sostanze utili al metabolismo osseo. E’, inoltre, concesso il vino rosso di buona qualità che contiene degli antiossidanti.
I carboidrati possono essere consumati normalmente, privilegiando quelli con i grani antichi, poveri di glutine che non favoriscono l’infiammazione intestinale che a sua volta danneggia il microbiota.
Si può guarire?
A livello di densità ossea ci sono normalmente buoni miglioramenti, o con un aiuto farmacologico o nutraceutico o, a volte, addirittura senza. Già rientrare in una situazione di osteopenia non particolarmente avanzata – che è il caso più frequente – con una buona microarchitettura ossea, rappresenta in qualche modo una guarigione, in quanto il rischio di frattura è molto basso.
Il problema principale è che l’osteoporosi gravidica è caratterizzata da fratture delle vertebre che, contrariamente ad altre ossa, non riprendono la forma originaria.
Come si affronta la menopausa?
E’ innanzitutto importante una valutazione del metabolismo osseo e della qualità dell’osso precedente alla menopausa.
Una volta intervenuta la menopausa vanno ripetuti tutti gli esami a stretto raggio e in base ai dati raccolti si stabilisce come intervenire.
Le modalità di intervento anche qui sono molteplici: si può somministrare una terapia ormonale sostitutiva, si possono usare ormoni bioidentici e si possono assumere nutraceutici, per supportare l’eventuale terapia farmacologica e i naturali meccanismi di adattamento dell’organismo alla menopausa. Vigilando e scongiurando il rischio che la condizione di osteoporosi precipiti nuovamente.